فرط التصبغ التالي للالتهاب (PIH) هي حالة جلدية تتميز بالتصبغ المفرط بعد التحفيز الالتهابي الحاد أو المزمن. على الرغم من أن طبيعته ذاتية التحديد، إلا أنه يمكن أن يستمر لعدة أشهر أو حتى سنوات، مما يؤثر بشكل كبير على مظهر المريض ونوعية حياته. حاليًا، لا يوجد إجماع موحد وموحد للوقاية من PIH وعلاجه في الصين.
واستجابة لهذه الفجوة، نشرت مجموعة طب الأمراض الجلدية والطب التجميلي التابعة لفرع الطب التجميلي والجمالي التابع للجمعية الطبية الصينية مؤخرًا "إجماع الخبراء حول الوقاية من فرط التصبغ التالي للالتهابات وعلاجه (إصدار 2024)" استنادًا إلى الخبرة السريرية والأدبيات الحديثة. وفيما يلي ملخص لهذا الإجماع.
الخصائص الوبائية:
- يمكن أن يحدث ما بعد الولادة في أي عمر، مع معدلات انتشار مماثلة لدى الرجال والنساء.
- يكون فرط تصبغ فرط التصبغ بشكل عام أكثر بروزًا في أنواع بشرة فيتزباتريك من الرابع إلى السادس. يقع سكان شرق آسيا (بما في ذلك الأفراد الصينيون) في الغالب ضمن أنواع بشرة فيتزباتريك الثالث والرابع.
- يمكن أن يكون سبب PIH مجموعة متنوعة من العوامل، بما في ذلك العوامل المرتبطة بالمرض، والصدمات النفسية، والعوامل البيئية، والعوامل علاجي المنشأ (الطبية)، والاستعداد الفردي. يعد حب الشباب أحد الأسباب الأكثر شيوعًا لـ PIH، خاصة عند الأشخاص الذين يعانون من أنواع بشرة فيتزباتريك من الرابع إلى السادس.
المرضية:
- تتوسط المنبهات الالتهابية إنتاج الإيكوسانويدات بواسطة الخلايا الكيراتينية، مما يزيد من نشاط التيروزيناز ويعزز تخليق الميلانين.
- العوامل الالتهابية تحفز الخلايا الصباغية، مما يؤدي إلى ترسب الميلانين في البشرة.
- تتلف الخلايا الصباغية بسبب الهجمات الالتهابية، مما يتسبب في تساقط حبيبات الميلانين من البشرة إلى الأدمة، مما يؤدي إلى ترسب الميلانين من النوع الجلدي.
- يؤدي الالتهاب إلى خلل استقلابي موضعي في الجلد، مما يؤثر على مراحل مختلفة من تكوين الميلانين.
- يمكن أن يؤدي تدمير طبقة الخلايا القاعدية بعد الالتهاب إلى سلس البول الصباغي، مع زيادة البلعمة الجلدية التي تؤدي إلى بلعمة الميلانين العلوي من الجلد لتصبح بلاعمات صباغية.
المظاهر السريرية:
- المظاهر السريرية النموذجية لـ PIH هي بقع ذات لون بني فاتح إلى بني داكن، والتي يمكن أن تحدث في أي جزء من الجسم.
- من الناحية النسيجية، يمكن تصنيف PIH إلى أنواع جلدية وبشرية، ويمكن ملاحظة كلا النوعين في نفس المريض.
- يمكن أن يتحلل فرط التصبغ تحت الجلد من النوع الجلدي تلقائيًا خلال عدة أشهر إلى عدة سنوات، بينما قد يستغرق فرط فرط التصبغ تحت الجلد من النوع الجلدي سنوات ليتحلل أو قد يستمر بشكل دائم.
طرق العلاج
1️⃣ الأدوية الموضعية
- موصى به للغاية
- الأدوية التي تمنع حب الشباب بروبيونيباكتيريوم النشاط (الكليندامايسين): شائع الاستخدام بتركيز 2%-4%، ويمكن استخدامه على المدى الطويل خلال مرحلة المداومة.
- الأدوية التي تمنع حب الشباب بروبيونيباكتيريوم النشاط (تريتينوين، أدابالين، حمض الأزيليك، الكيتوكونازول، أربوتين): يمكن استخدامه على المدى الطويل.
- الأدوية التي تعزز تجديد البشرة وتقشيرها (حمض الريتينويك والأدابالين ونظائرها): تدخل حيز التنفيذ بعد أكثر من 3 أشهر.
- الأدوية المضادة للالتهابات (ديكساميثازون وهيدروكورتيزون وغيرها من الجلوكوكورتيكويدات): لا ينبغي استخدامها إذا لم يكن هناك التهاب.
- يوصى به بشكل ضعيف
- الفيتامينات: فيتامين هـ (مضاد للأكسدة)، فيتامين ج (مضاد للأكسدة).
2️⃣ الأدوية عن طريق الفم
- موصى به للغاية
- التتراسيكلين: 0.25-0.5 جم/مرة، 1-2 مرة/يوم.
- فيتامينات ب (نياسيناميد، فيتامين ب6، إلخ).
- يوصى به بشكل ضعيف
- فيتامين ج: 0.2 جرام/المرة، 3 مرات/اليوم.
- فيتامين هـ: 0.1 جم/المرة، مرة واحدة/اليوم.
3️⃣ التقشير الكيميائي (ينصح به بشدة)
- الوكلاء الرئيسيون: حمض الجليكوليك، حمض الساليسيليك، حمض اللبنيك، حمض ثلاثي كلورو أسيتيك، حمض الماندليك، الأحماض المركبة، إلخ.
- قشور خفيفة: تركيز منخفض، مدة قصيرة، خاصة في الكوميدونات المغلقة والإفراز الدهني الزائد بسبب فرط نشاط الغدة الدهنية.
- القشور المتوسطة/العميقة: لعلاج حب الشباب المبكر، المتوسط، والمتأخر. يتطلب الأدوية المضادة للبكتيريا والمضادة للعدوى المحلية.
- حماية الشمس: تجنب التعرض للأشعة فوق البنفسجية. بطلان عند استخدام الأدوية الهرمونية.
4️⃣ العلاج بالضوء (ينصح به بشدة)
- ليزر Q-switched
- الأطوال الموجية: 1064 نانومتر، 694 نانومتر (حجم موضعي كبير، وضع جزئي منخفض الطاقة).
- الضوء النبضي المكثف (IPL)
- الأطوال الموجية: مرشحات 590 نانومتر، 640 نانومتر (في المقام الأول للآفات المصطبغة).
- ليزر بيكو ثانية
- المؤشرات: حجم البقعة كبير، الوضع الجزئي منخفض الطاقة (لتجنب PIH).
- الليزر الجزئي
- الأطوال الموجية: 1550 نانومتر غير استئصالية، 1927 نانومتر (يتم اختيارها بناءً على نوع الجلد ومخاطر فرط فرط نشاط الغدة الدرقية ودرجة الالتهاب).
5️⃣ العلاج المركب
- التقشير الكيميائي مع علاجات ليزر Q-switched/IPL/الفراكشنال بالليزر.
- ليزر Q-switched، ليزر البيكو ثانية، الليزر الجزئي مع العلاجات الموضعية أو الفموية.
6️⃣ الطب الصيني التقليدي
- الطب الصيني التقليدي عن طريق الفم: تشي ومقويات الدم، وتركيبات مغذية للدم ومزيلة للرطوبة.
- الطب الصيني التقليدي الموضعي: تركيبات إزالة الحرارة وإزالة السموم وتنشيط الدم وإزالة الركود وتجفيف الرطوبة والقضاء على حب الشباب.
التدابير الوقائية
معالجة الأسباب الكامنة
- علاج فعال لحالات الجلد الكامنة
- أمثلة: حب الشباب والأكزيما والتهابات الجلد وغيرها.
- فحوصات ومراجعات منتظمة
- تجنب المهيجات الخارجية
- الوقاية من المهيجات الجسدية
- الحماية الشاملة (ارتداء الملابس الواقية)
- تجنب الخدش أو الفرك بقوة
- المهيجات الكيميائية
- تجنب استخدام المواد الكيميائية المهيجة
- الوقاية من المهيجات الجسدية
- تجنب العوامل علاجية المنشأ
- أمثلة: اتبع العلاجات الموحدة، والمتابعة المنتظمة، والتواصل على الفور
- تجنب التعرض لأشعة الشمس لفترة طويلة
- تجنب تناول الأطعمة الحساسة للضوء
- تجنب ساعات طويلة من العمل في الهواء الطلق أو التعرض لأشعة الشمس الشديدة
- التوصيات الغذائية
- تشجيع استهلاك: السبانخ، والكرفس
- تجنب تناول الأطعمة الحساسة للضوء
- استخدام مضادات الأكسدة
- أمثلة: حمض الأسكوربيك (فيتامين ج)، حمض ألفا ليبويك
- عادات نمط الحياة
- تحقيق التوازن بين العمل والراحة
- الحفاظ على عقلية مريحة
التشخيص وتثقيف المريض:
- تجنب جميع المحفزات المحتملة والتزم بشدة بالحماية من أشعة الشمس قبل العلاج وبعده.
- تجنب الأطعمة الحارة والمهيجة والأطعمة الحساسة للضوء. الحفاظ على النوم الكافي وتنظيم الصحة العاطفية.
تقدم هذه المقالة بشكل رئيسي التقشير الكيميائي والليزر الصباغي (ليزر Q-switched وPicosecand). في الجلسة القادمة، سنناقش الضوء النبضي المكثف والليزر الجزئي والميزوثيرابي.
التقشير الكيميائي
يتضمن التقشير الكيميائي، المعروف أيضًا باسم إعادة التسطيح الكيميائي أو ببساطة "التقشير الحمضي"، تطبيق تركيزات مختلفة من المحاليل الحمضية على سطح الجلد، مما يتسبب في تلف يمكن التحكم فيه وتسخير استجابة الجلد للتئام الجروح لتعزيز إعادة التشكيل وتسريع عملية التمثيل الغذائي للصبغة وتجديد الكولاجين الجلدي. تشمل عوامل التقشير الشائعة حمض الجليكوليك وحمض الساليسيليك وحمض ثلاثي كلورو أسيتيك (TCA) وحمض المندليك (المعروف أيضًا باسم حمض الأميغداليك) والأحماض المخلوطة. هنا، من المهم ملاحظة أن حمض الجليكوليك وحمض الهيدروكسي أسيتيك متماثلان.
لم يقدم الإجماع طرقًا تفصيلية لاستخدام التقشير الكيميائي في علاج فرط تصبغ فرط التصبغ، وتناول فقط حمض الساليسيليك على وجه التحديد. ومع ذلك، تجدر الإشارة إلى أن التقشير الكيميائي هو الطريقة الأسرع والأكثر فعالية لعلاج اضطرابات تصبغ البشرة، ولا يوجد مثيل له. وذلك لأنه في حالة فرط التصبغ السطحي وفرط التصبغ، يترسب الميلانين في البشرة، ويمكن للتقشير الكيميائي السطحي إزالة هذه الطبقات حتى الطبقة القاعدية. عندما يتم تقشير طبقات البشرة المصبوغة، تتم إزالة الميلانين معها، مما يؤدي إلى تفتيح سريع وتلاشي التصبغ.
في إجماع الخبراء الصينيين حول التطبيق السريري للتقشير الكيميائي (2022)، توجد قائمة شاملة بالأحماض التي يمكن استخدامها لعلاج فرط تصبغ ما بعد الالتهاب وقوة الأدلة الداعمة لكل طريقة (أي مدى موثوقية العلاجات).
في إجماع الخبراء الصينيين حول التطبيق السريري للتقشير الكيميائي (2022)يُذكر أن التقشير الكيميائي السطحي يمكن أن يعزز تجديد البشرة ويزيل صبغة البشرة، بينما يمنع أيضًا نشاط التيروزيناز. بالإضافة إلى ذلك، عند دمجه مع عوامل موضعية أخرى، يمكن للتقشير الكيميائي أن يعزز امتصاص الدواء. ومع ذلك، بما أن التقشير الكيميائي نفسه يمكن أن يسبب فرط تصبغ ما بعد الالتهاب، فيجب إجراؤه بحذر، وذلك باستخدام التقشير السطحي فقط.
تفسير:
يستهدف التقشير الكيميائي السطحي البشرة فقط، وهو فعال بشكل واضح في علاج فرط التصبغ الأولي. لا يؤدي التقشير السطحي إلى إتلاف الغشاء القاعدي، مما يمنع انفصال البشرة (مما يؤدي إلى انفصال البشرة بأكملها عن الجلد). لا يعتمد عمق التقشير على تركيز الحمض فحسب، بل أيضًا على وقت ملامسة الحمض للجلد.
استخدام 20-50% حمض الجليكوليك يعتبر التقشير الكيميائي لعلاج فرط التصبغ الأولي آمنًا، ولكنه يتطلب مراقبة دقيقة لتفاعل الجلد النهائي (الحمامي). بمجرد ظهور الحمامي، يجب تحييد الحمض على الفور، ويجب تجنب الصقيع على نطاق واسع.
عند استخدام تركيز مناسب من الحمض، وتحييده على الفور وفقًا لتفاعل نقطة النهاية، واتباع العناية المناسبة بالبشرة بعد التقشير، فمن غير المرجح أن يسبب التقشير الكيميائي الذي يتم التحكم فيه جيدًا مزيدًا من مشاكل التصبغ.
تعتمد الفترة الفاصلة بين التقشير الكيميائي لعلاج PIH بشكل أساسي على تركيز الحمض وتفاعل العلاج. لتركيزات حمض الجليكوليك 35% أو أقليمكن عادةً إجراء العلاجات كل 2-4 أسابيع.
حتى عند استخدام تركيزات حمض أقل، إذا كان هناك تفاعل قوي عند نقطة النهاية (مثل حمامي منتشرة أو صقيع كبير)، فمن الضروري تمديد الفاصل الزمني إلى 4 أسابيع على الأقل.
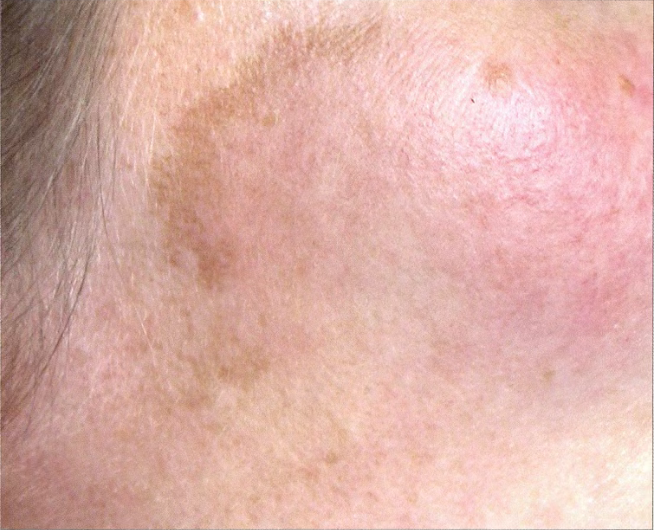
فرط التصبغ التالي للالتهاب (الخد)
- عرض القضية:
فرط التصبغ التالي للالتهاب على الخد الأيمن بعد الإصابة بالحروق. - نوع الجلد فيتزباتريك:
النوع الثاني - تصنيف جلوجاو:
النوع الأول - إشارة:
فرط تصبغ ما بعد الالتهاب على الخد الأيمن كنتيجة لإصابة الحروق.
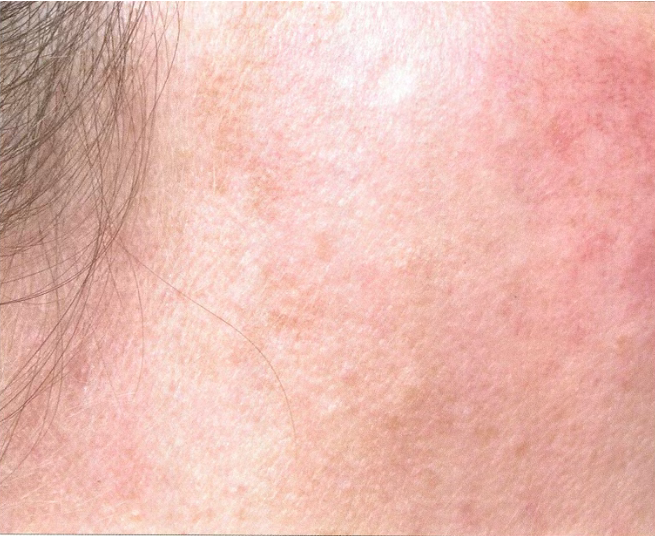
منطقة العلاج
- الخد الأيمن
درجة التقشير المتوقعة وأهداف العلاج
- تكرار التقشير السطحي المتعدد من الدرجة A-B لتحفيز تقشر البشرة وتعزيز تغلغل عوامل التفتيح (مثل الهيدروكينون) في البشرة العميقة، مع تقليل التفاعلات الالتهابية.
بروتوكول التقشير
- التقشير السطحي من الدرجة الأولى بحمض الجليكوليك بنسبة 20-50%، على فترات لمدة أسبوعين، بإجمالي 8 جلسات.
علاج ما قبل التقشير خلال فترة التقشير
- الاستخدام اليومي لمرهم الهيدروكينون المحب للماء بنسبة 2% على الخد الأيمن، بدءًا من 4 أسابيع قبل التقشير الأول، لمنع نشاط التيروزيناز.
- لا ينصح باستخدام حمض الريتينويك لتجنب تهيج الجلد.
المتابعة والرعاية بعد العلاج
- لمدة 3 أشهر بعد العلاج الأخير، استمر في دهن مرهم الهيدروكينون المائي بنسبة 2٪ يوميًا على المنطقة المعالجة.
- بعد ذلك، استمر في العلاج الموضعي ولكن قلل التكرار تدريجيًا: في الشهرين التاليين، استخدمه كل يومين؛ تقليل إلى مرتين أسبوعيا قبل التوقف.
- خلال النهار، استخدمي واقي الشمس واسع النطاق ذو عامل حماية من الشمس (SPF) عالي.
متابعة جدول التصوير
- بعد 12 أسبوع من العلاج النهائي.
العلاج الكهروضوئي (توصية قوية): إجماع الخبراء
وإجماع الخبراء يشير إلى ذلك العلاج الكهروضوئي هو "سيف ذو حدين" في علاج فرط التصبغ الأولي، حيث يمكن أن يؤدي إلى تفاقم أو تفاقم آفات فرط التصبغ الأولي إذا لم يتم إجراؤه بشكل صحيح. ومع ذلك، مع الطول الموجي المناسب، وكثافة الطاقة، والرعاية بعد العلاج، يمكن أن يكون العلاج الكهروضوئي فعالاً للغاية في علاج فرط تصبغ فرط التصبغ، وغالبًا ما يتجاوز نتائج العلاجات الموضعية والفموية. تشمل الأجهزة الكهروضوئية الشائعة ليزر Q-switched، والضوء النبضي المكثف (IPL)، وليزر البيكو ثانية، والليزر الجزئي.
هنا المبادئ التي قمت بتلخيصها لاستخدام العلاج الكهروضوئي في PIH.
مبادئ تطبيق العلاج بالليزر/IPL لـ PIH
- لا ينبغي استخدام العلاجات الكهروضوئية على آفات PIH الناجمة عن العلاجات الكهروضوئية السابقة إذا كان لا يزال هناك التهاب متبقي، لأنه قد يؤدي إلى تفاقم فرط تصبغ ما بعد الالتهاب على المدى القصير.
- يعتبر العلاج الكهروضوئي بشكل عام خيار علاج ثانوي لـ PIH.
- استخدم فقط العلاجات الكهروضوئية على PIH المستقر، وليس على PIH الذي لا يزال يعاني من التهاب نشط.
- مختلط نوع PIH (مع ترسب صبغات البشرة والجلد) يمكن علاجها باستخدام الأجهزة الكهروضوئية، مع التركيز على مكون الصبغ الجلدي.
- PIH المستمر يمكن علاجها بالعلاج الكهروضوئي.
- لأن الآلية المرضية لـ PIH تشبه تلك التي تحدث في الكلف، يمكن الاسترشاد باختيار الأجهزة ومعلمات العلاج لـ PIH من خلال البروتوكولات المستخدمة في علاج الكلف.
ليزر Q-switched:
حالياً، ليزر Q-switched واسع النطاق بطول 1064 نانومتر ومنخفض الطاقة يعتبر العلاج الأكثر فعالية لـ PIH، مما يجعله الخيار الأول للعلاج الكهروضوئي لـ PIH. يُعرف أسلوب العلاج هذا أيضًا باسم التنغيم بالليزر.
ال مزايا استخدام ليزر Q-switched واسع النطاق 1064 نانومتر ومنخفض الطاقة لـ PIH يشمل:
- يستهدف الطول الموجي 1064 نانومتر الأدمة العميقة، مع الحد الأدنى من امتصاص الميلانين للبشرة، وبالتالي تجنب إنتاج الحرارة المفرط في الخلايا الصباغية التي يمكن أن تؤدي إلى مزيد من التصبغ.
- الطول الموجي 1064 نانومتر يخترق بعمقمما يجعله فعالاً في علاج الرواسب الصبغية الجلدية أيضًا.
مبادئ إعداد المعلمة:
- أ حجم البقعة 6 ملم أو أكبر تعتبر بقعة كبيرة؛ أحجام البقعة بين 6-10 ملم يمكن اختيارها.
- كلما كان التصبغ أغمق (كلما زاد ترسب الميلانين)، انخفضت الطاقة المستخدمة.
- كلما كان التصبغ أخف، زادت الطاقة التي يمكن تطبيقها بأمان.
- هو - هي لا ينبغي أن يستخدم على PIH مع الالتهاب المتبقي (مثل الحمامي المرئية أو علامات الالتهاب الأخرى).
- ليزر Q-switched بطول 755 نانومتر يمكن استخدامه أيضًا لعلاج PIH من خلال نهج واسع النطاق ومنخفض الطاقة.
اعتبارات هامة:
- عند الاستخدام الليزر الصباغي لعلاج PIH، إنها ضروري للتأكد من عدم وجود الكلف، وذلك لا يتم تشخيص الكلف بشكل خاطئ على أنه PIH– هذا أمر بالغ الأهمية.
لو الكلف موجود، استخدام لا يُنصح باستخدام ليزر Q-switched واسع النطاق ومنخفض الطاقة. - ل حالات PIH المؤكدة دون التهاب متبقي، الموصى به رد فعل نقطة النهاية هو مظهر حمامي واضح في المنطقة المصطبغة.
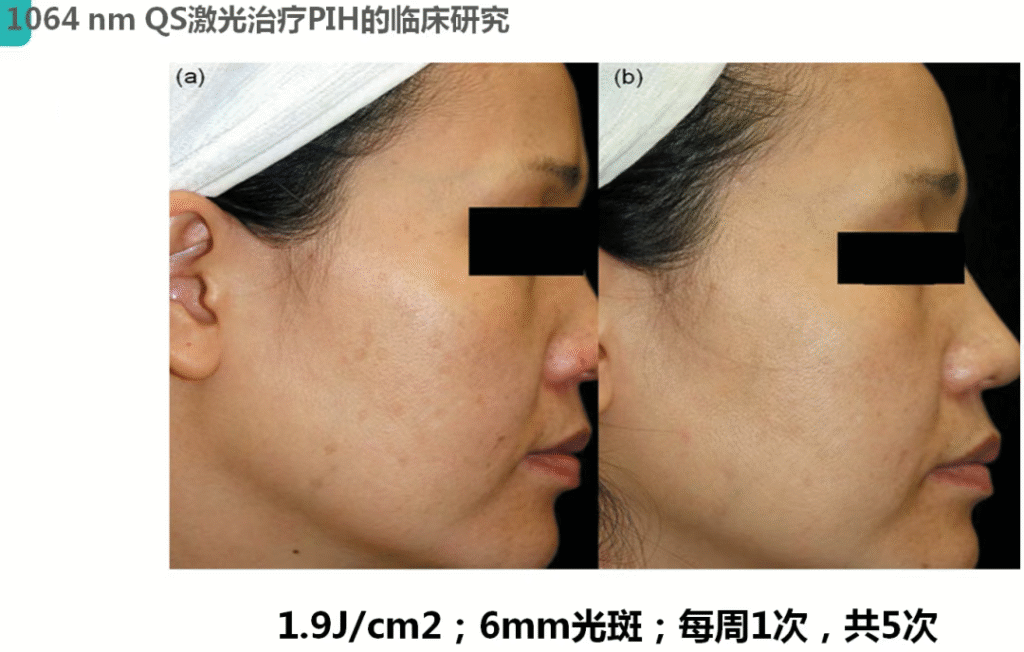
إعدادات دورة العلاج للعلاج بالليزر Q-switched لـ PIH
تقترح العديد من المنشورات الدولية فترة علاجية تبلغ 1-2 أسابيع لكل جلسة.
مبادئ تحديد فترات العلاج (لأحجام البقع الكبيرة) هي كما يلي:
- في معظم الحالات، فترة العلاج 4 أسابيع يوصى به، كما في متوسط وقت دوران استقلاب تصبغ البشرة هو 28 يومًا.
- الأساس المنطقي ل تقصير الفاصل الزمني للعلاج هو تعزيز الفعالية. ال تفاعل نقطة النهاية لعلاج PIH واسع النطاق ومنخفض الطاقة هو مظهر حمامي واضح. تحدث هذه الحمامي بسبب امتصاص الضوء والتسخين اللاحق للميلانين في البشرة.
ومع ذلك، فإنه من المستحيل إجراء تقييم بصري لما إذا كانت رواسب الصباغ الجلدية قد تأثرت بالكامل. التصبغ الجلدي هو الأكثر صعوبة في إزالته. لو، في غضون 1-2 أسابيع بعد العلاجالجلد يتعافى تماما و لا يوجد رد فعل مفرط للبشرة أو تفاقم التصبغ يحدث، زيادة وتيرة العلاج يمكن أن يساعد في استهداف الرواسب الصبغية الجلدية بشكل أفضل تحسين نتائج الميلانين في البشرة أيضًا. - ال الفاصل الزمني الدقيق ينبغي تحديدها بمرونة، بناءً على عوامل مثل:
- لون البشرة
- لون التصبغ (كثافة وعمق الصباغ في الأدمة)
- رد فعل البشرة الفوري بعد الليزر
ليزر بيكو لعلاج PIH
ينتمي ليزر بيكو أيضًا إلى فئة الليزر الذي يستهدف الصباغ ويمكن استخدامه بطول موجة يبلغ 1064 نانومتر في وضع مسح واسع النطاق ومنخفض الطاقة لعلاج فرط التصبغ التالي للالتهاب (PIH). إن مبادئ العلاج وإعدادات المعلمات والاحتياطات الخاصة بالعلاج بالليزر البيكو هي في الأساس نفس المبادئ الخاصة بليزر Q-switched.
ومع ذلك، ل PIH الدائم، استكشفت دراسة سريرية أجريت عام 2022 بقيادة فريق البروفيسور هوانغ لوبينغ في قسم الجراحة التجميلية بمستشفى جيش التحرير الشعبي الصيني العام، نهجًا مختلفًا. لقد حددوا PIH الدائم كحالات مدتها ≥2 سنة ووجدت ذلك وكانت العلاجات واسعة النطاق ومنخفضة الطاقة أقل فعالية لهذا الشرط.
ولمعالجة هذه المشكلة، قام الفريق بالتحقيق باستخدام بقعة متوسطة (4 مم) و متوسطة الطاقة (4.0–4.5 جول/سم²) إعدادات ليزر Q-switched 1064 نانومتر لعلاج PIH الدائم. كانت تدار العلاجات كل 1-2 أشهر، مع 4 جلسات على الأقل. وكانت نقطة نهاية العلاج هي ظهور نزيف دقيق خفيف.
وكانت نتائج هذه الدراسة كما يلي:
- متوسط عدد الجلسات: 5.3 ± 2.9
- التخليص الكامل: 4 مرضى (27%)
- تحسن كبير: 5 مرضى (30%)
- تحسن جيد: مريضان (13%)
- تحسن معتدل: مريض واحد (6%)
- القليل من التحسن: 3 مرضى (20%)
إجمالي، حقق 73% من المرضى تحسنًا بنسبة تزيد عن 50%.
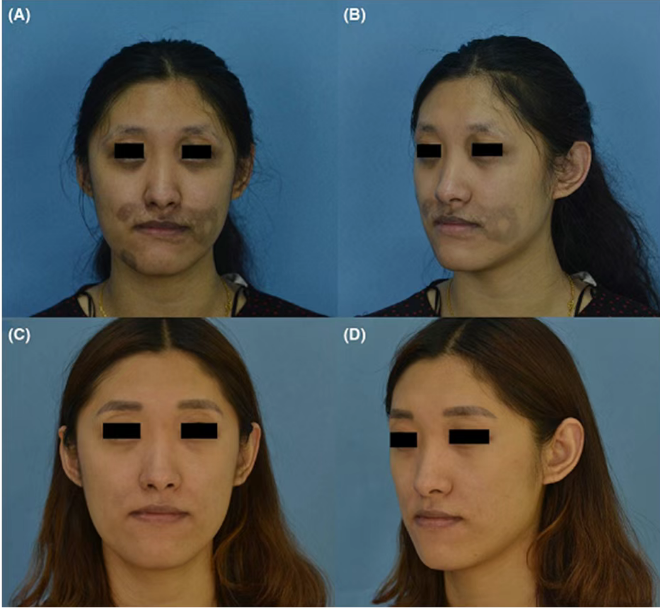
بالنسبة ل فرط تصبغ الجلد الشديد والمقاوم للعلاج، خاصة عندما يكون ترسب الصباغ في الأدمة ويصعب إزالته، هناك حاجة إلى مستويات طاقة أعلى لتحقيق تأثير جلدي كافٍ. وبالتالي، يتم تعريف رد فعل نقطة النهاية لعلاج PIH الدائم على أنه ظهور نزيف دقيق خفيف.
ليزر بيكو ثانية
تشبه مبادئ العلاج بليزر البيكو ثانية لـ PIH تلك الخاصة بليزر Q-switched، وعادةً ما يستخدم حجم بقعة كبير يبلغ 1064 نانومتر مع طاقة متوسطة إلى منخفضة. رد فعل نقطة النهاية هو نفسه أيضًا.
على الرغم من توفر ليزر البيكو ثانية لبعض الوقت، إلا أن الأبحاث السريرية الحالية لم تثبت أن علاجات التنغيم بليزر البيكو ثانية تتفوق على تنغيم ليزر Q-switched في إدارة فرط تصبغ فرط التصبغ. وذلك لأن ميزة ليزر البيكو ثانية على ليزر Q-switched تكمن في المقام الأول في العلاجات الموضعية المستهدفة عالية الطاقة للآفات المصطبغة، حيث يكون تأثيره الضوئي الصوتي أقوى بكثير. ومع ذلك، في معالجات التنغيم (المسح على مساحة كبيرة)، تكون الآلية السائدة هي الحرارية الضوئية وليست الصوتية الضوئية. ومع ذلك، لم تظهر أي دراسات أن ليزر البيكو ثانية أقل فعالية من ليزر Q-switched لهذا التطبيق.
الميزة الرئيسية لليزر Q-switched هي نطاقه الأوسع من كثافات الطاقة القابلة للتعديل.
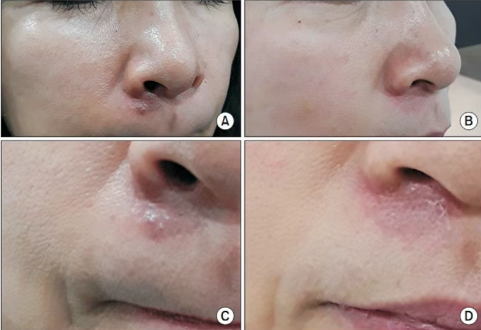
ليزر خاص بالصبغة 755 نانومتر
يمكن استخدام كل من ليزر Q-switched 755 نانومتر (نانو ثانية) وليزر بيكو ثانية لعلاج فرط تصبغ فرط التصبغ.
بناءً على طيف امتصاص الميلانين، فمن الواضح أن الميلانين يمتص المزيد من الضوء عند 755 نانومتر مقارنة بـ 1064 نانومتر. ومع ذلك، فإن عمق اختراق الليزر 755 نانومتر في الجلد أقل بكثير من عمق اختراق الليزر 1064 نانومتر.
لذلك، ل البشرة من نوع PIH، يتمتع الليزر 755 نانومتر بميزة على الليزر 1064 نانومتر.
ومن ناحية أخرى ل نوع الجلد أو النوع المختلط PIH، تأثير العلاج بالليزر 755 نانومتر أضعف من تأثير الليزر 1064 نانومتر.
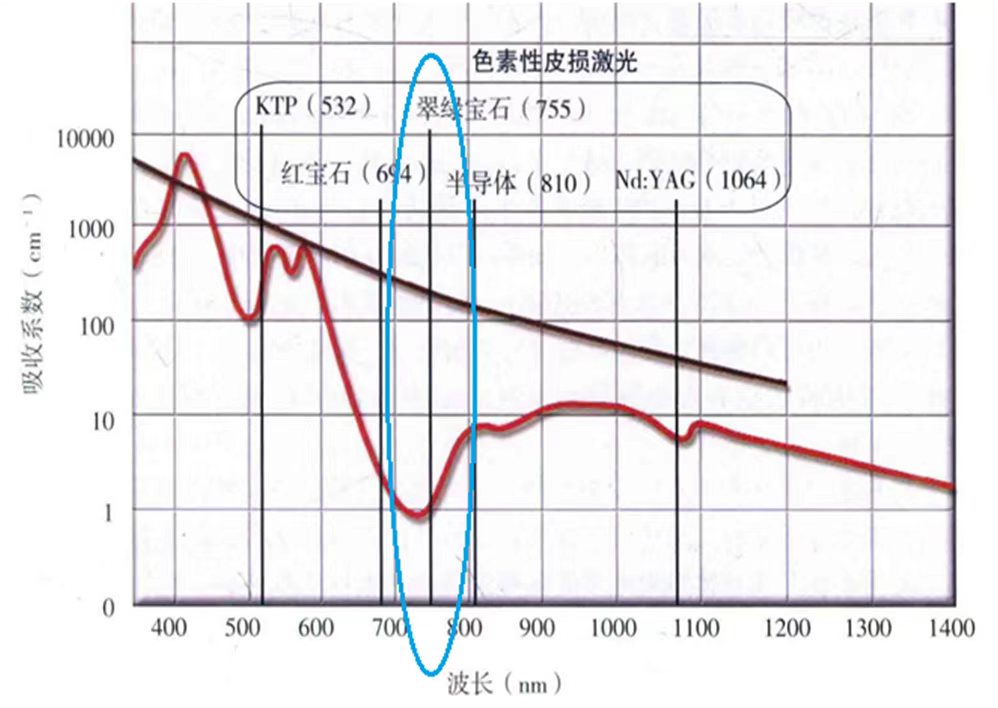
يمكن أيضًا استخدام الليزر الجزئي CO كعلاج مساعد لـ PIH. الآلية الرئيسية للوضع الجزئي هي تعزيز التخلص من الميلانين الجلدي من خلال البشرة، مما يؤدي بشكل أساسي إلى تسريع عملية التمثيل الغذائي للصبغة.
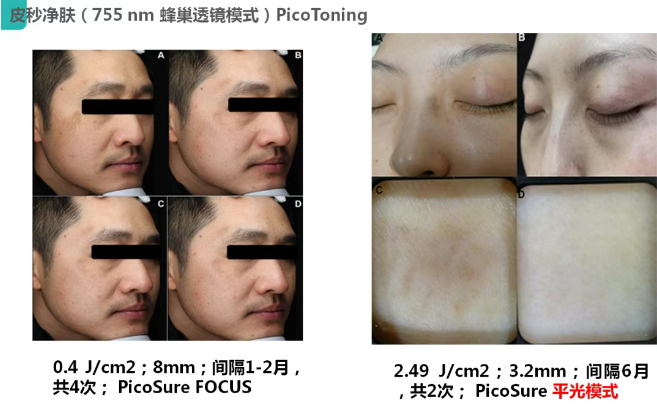
اليسار هو 0.4J/cm2، حجم البقعة 8 مم، فترات 1-2 أشهر، إجمالي 4 مرات، تركيز Picosure
اليمين هو 2.49J/cm2، حجم البقعة 3.2 مم، فترات 6 أشهر، مرتين تمامًا، وضع المسح Picosure.
في السنوات الأخيرة، ظهر مفهوم التحلل الضوئي الحراري الانتقائي تحت الخلوي. يتضمن ذلك استخدام ليزر QS منخفض الطاقة يستهدف العضيات الخلوية، مثل الجسيمات الصباغية، بدلاً من تدمير الخلايا الصباغية نفسها. من خلال التركيز على تدمير العضيات داخل الخلايا، يساعد هذا النهج على تقليل خطر حدوث مضاعفات مثل فرط التصبغ التالي للالتهابات (PIH) ونقص التصبغ [69،70]. تم استخدام علاجات ليزر QS Nd:YAG الأسبوعية منخفضة الطاقة (حتى 10 جلسات) بنجاح في علاج الكلف. يعتمد العلاج التقليدي بالليزر QS Nd:YAG على مبدأ التحلل الضوئي الحراري الانتقائي، الذي يستهدف الخلايا التي تحتوي على الصباغ ويدمرها. يؤدي هذا التدمير إلى حدوث التهاب، مما قد يؤدي إلى مضاعفات تصبغية وتكرارها.
في المقابل، فإن قوة الذروة العالية ومدة النبض القصيرة جدًا (5 نانو ثانية) لهذه المعالجات - جنبًا إلى جنب مع ملف تعريف شعاع مسطح - تسمح لها بتعطيل الميلانين بشكل انتقائي داخل الخلايا المستهدفة مع الحفاظ على حيوية الخلية بشكل عام. وهذا يتماشى مع الآلية المقترحة للتحلل الضوئي الانتقائي تحت الخلوي. بسبب الطاقة المنخفضة وعدم موت الخلايا بشكل ملحوظ، يتم تقليل الالتهاب والسخونة، مما يقلل من خطر تكرار المرض.
أفادت العديد من الدراسات عن نجاح علاجات ليزر QS Nd:YAG منخفضة الطاقة (تنغيم الجلد بالليزر، أو "تنغيم الجلد بالليزر")، والتي يتم إجراؤها عادةً مرة واحدة في الأسبوع لما مجموعه 8-10 جلسات. على الرغم من فعاليته، فقد وثقت الأدبيات أيضًا خطر نقص التصبغ المرقش بعد العلاج المتكرر بالليزر QS Nd:YAG. لذلك، الحذر ضروري، ويجب إعلام المرضى بهذا الخطر.
يستخدم بروتوكول التنغيم بالليزر المعدل طاقة منخفضة بحجم بقعة كبير (8-10 ملم)، ويتم العلاج كل أسبوعين بدلاً من أسبوعيًا، بإجمالي 6-8 جلسات. لقد ثبت أن هذا النهج يقلل من خطر نقص التصبغ ويعتبر أكثر ملاءمة. ومع ذلك، فقد أبلغت الدراسات أيضًا عن معدل تكرار يصل إلى 81٪ بعد التوقف عن العلاج.
ملخص
- تعتبر العلاجات طفيفة التوغل مثل العلاج بالليزر والتقشير الكيميائي من الاستراتيجيات الأساسية لإدارة فرط التصبغ التالي للصبغة.
- يقدم التقشير الكيميائي السطحي أسرع تحسن لـ PIH. يوصى باستخدام حمض الجليكوليك بتركيزات منخفضة (أقل من 50%)، ومراقبة تفاعلات نقطة النهاية عن كثب، وتحييد الحمض على الفور. تعمل هذه القشور على تقشير البشرة فوق الغشاء القاعدي، مما يجعلها فعالة في علاج فرط تصبغ الجلد تحت الجلد ولكنها غير فعالة في فرط تصبغ الجلد تحت الجلد، وفعالة جزئيًا فقط في النوع المختلط من فرط تصبغ الجلد عن طريق استهداف صبغة البشرة.
- بالنسبة لعلاج PIH بالليزر، فإن الخيار الأول هو ليزر Q-switched أو ليزر بيكو ثانية بحجم 1064 نانومتر كبير الحجم. رد الفعل الموصى به عند نقطة النهاية هو ظهور حمامي بارزة في المنطقة المعالجة. عادة ما تكون الفترات الفاصلة بين العلاج أربعة أسابيع، ويجب أن يتم تقليل الفترات بحذر.
- بالنسبة لـ PIH الدائم الذي يستمر لمدة تزيد عن عامين، يمكن استخدام حجم موضعي متوسط (4 مم) وطاقة متوسطة (4.0-4.5 جول/سم²). يتم إجراء العلاجات كل شهر إلى شهرين، مع أربع جلسات على الأقل. رد الفعل الموصى به عند نقطة النهاية هو ظهور نزيف خفيف في نقطة محددة.
- عند استخدام تنغيم ليزر كبير الحجم لـ PIH، لاحظ أن العلاجات المتكررة يمكن أن تحفز موت الخلايا المبرمج، مما يؤدي إلى نقص التصبغ أو إزالة التصبغ المرقش. ولذلك، تعد إعدادات المعلمة الفردية حاسمة لكل مريض. تجنب متابعة ردود أفعال نقطة النهاية المفرطة في أي جلسة. عادةً ما تكون فترات العلاج أربعة أسابيع، بمتوسط إجمالي 5-6 جلسات ولا تتجاوز عمومًا 10 جلسات (كما هو مذكور في المرجع 5). يزيد تجاوز 10 جلسات بشكل كبير من خطر نقص التصبغ الدائم بسبب موت الخلايا الصباغية.
- Because chemical peels are relatively safe for melasma, while pigment lasers can easily exacerbate it, it is critical to ensure no concurrent melasma is present when using 1064 nm large spot-size, low-energy laser toning for PIH (this is extremely important). If there is any uncertainty, pigment laser treatment for PIH should be avoided.