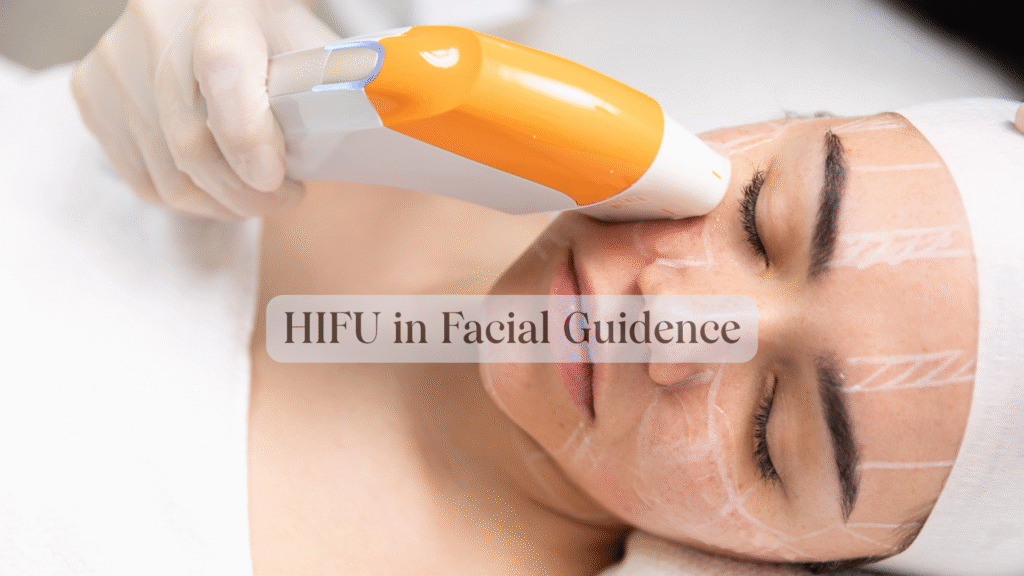
Technologia mikroskoncentrowanego ultradźwięku (MFU) jest stosowana przede wszystkim w zabiegach napinających i liftingujących skórę. Jednak obecnie na rynku dostępna jest szeroka gama urządzeń MFU, charakteryzujących się znacznymi różnicami w trybach i parametrach przetwornika. Brak ujednoliconych standardów działania doprowadził do częstych zdarzeń niepożądanych, takich jak miejscowy obrzęk. Aby ujednolicić zastosowanie technologii MFU, Oddział Przeciwstarzeniowy Chińskiego Stowarzyszenia Chirurgii Plastycznej i Estetycznej zorganizował i sformułował „Konsensus ekspertów w sprawie zastosowania ultradźwięków mikroskoncentrowanych w estetyce przeciwstarzeniowej twarzy i szyi,” który został oficjalnie wydany w 2025 r. Konsensus ten kompleksowo standaryzuje zastosowanie technologii MFU, wskazania, przeciwwskazania, powikłania, środki ostrożności i postępowanie okołooperacyjne.
1. Mechanizm działania technologii ultrasonografii mikroskoncentrowanej
Mikroskoncentrowane ultradźwięki dostarczają energię akustyczną do określonych obszarów skóry właściwej i tkanki podskórnej (takich jak warstwa skóry i powierzchowny układ mięśniowo-ścięgnisty, SMAS), tworząc ultradźwiękowe punkty mikroogniskowe. Poprzez intensywne wibracje plazmidów i dodatnie i ujemne zmiany ciśnienia, wytwarza kawitację i efekty termiczne. Efekty te wywołują kilka reakcji biologicznych, w tym:
- Zwiększona aktywność tkanki pod wpływem efektów nietermicznych.
- Zwiększona aktywność tkanki pod wpływem efektów termicznych bez denaturacji tkanki.
- Denaturacja termiczna tkanek prowadząca do koagulacji.
- Efekty rozpuszczania termicznego.
- Efekty kawitacyjne.
- Inne efekty, takie jak promowanie przezskórnego dostarczania leków oraz przyspieszanie metabolizmu i wchłaniania egzogennych materiałów wypełniających.
W obszarze docelowym temperatura punktu mikroogniska wzrasta do określonego progu, powodując miejscową koagulację termiczną i kawitację w tkance podskórnej. To zlokalizowane mikrouszkodzenie wywołuje natychmiastowy efekt skurczu tkanki oraz aktywuje mechanizmy regeneracji kolagenu i naprawy tkanek, sprzyjając długotrwałemu liftingowi i naprężeniu wiotkiej skóry.
2. Charakterystyka i klasyfikacja technologii MFU i przetworników
2.1 Charakterystyka technologii MFU:
- Zakres częstotliwości: 4–10 MHz
- Głębokość ogniskowej: 1,5–4,5 mm
- Rozmiar punktu koagulacji termicznej: średnica mniejsza niż 1 mm
- Tryby leczenia: liniowy, planarny i warstwowy
2.2 Klasyfikacja mikroskoncentrowanych przetworników ultradźwiękowych:
2.2.1 Klasyfikacja głowic zabiegowych:
Tryb liniowego ustawiania ostrości (tryb normalny):
- Sterowanie fazowe jednorzędowych i wielorzędowych elementów piezoelektrycznych (PZT).
- Energia skupia się w liniowym paśmie koagulacji termicznej o dużej gęstości (szerokość 1–2 mm).
- Liniowa opaska termokoagulacyjna umożliwia precyzyjną przebudowę tkanek.
Tryb planarnego ustawiania ostrości (Ultraboost lub tryb punktowy):
- Układ pierścieniowy lub dwuwymiarowa modulacja fazowa.
- Energia dyfunduje do eliptycznej strefy ogniskowej o średnicy 5–8 mm (głębokość dyfuzji termicznej 0,5–2 mm).
- Zapewnia równomierne ogrzewanie skóry właściwej lub powierzchniowej warstwy tłuszczu.
2.2.1 Klasyfikacja głowic zabiegowych:
2D HIFU, 4D HIFU i 7D HIFU strzelają punktowo w jednej linii lub w wielu liniach.
MPT (ultradźwięki w technologii mikroimpulsów) to ulepszona wersja urządzenia Ultraformer UF3 z nową konstrukcją i zaawansowanym dostarczaniem energii. Zapewnia gęstszą, szybszą i stabilniejszą energię ultradźwiękową, która wnika głęboko w warstwę SMAS, co skutkuje krótszym czasem zabiegu i trwalszymi efektami.
Trzy tryby uwalniania energii:
- DOT (konwencjonalny): Dostarcza energię w precyzyjnych punktach, podobnie jak UF3.
- LINIOWY (tryb MP): Uwalnia energię w gęsty, stabilny wzór liniowy dla lepszego krycia.
- RUCH KOŁOWY: Łączy tryb punktowy i liniowy w okrągły wzór, aby odżywić powierzchnię skóry i zwiększyć jej blask.
3. Trzy oznaki starzenia się twarzy i ich charakterystyka
Objawia się głównie utratą objętości, zmianami w naskórku, zmniejszeniem elastyczności, zwiększoną wiotkością skóry i przemieszczeniem tkanek.
4 Wskazania i przeciwwskazania do terapii ultradźwiękami mikroogniskowanymi
4.1 Wskazania:
Skóra twarzy i szyi oraz owal twarzy wymagają ujędrnienia i poprawy.
Usuwanie zmarszczek i lifting skóry twarzy i szyi o odpowiedniej objętości i elastyczności tkanki, eliminujące oznaki starzenia, zmarszczki oraz łagodną do umiarkowanej wiotkość skóry.
4.2 Bezwzględne przeciwwskazania:
① Pacjenci z aktywnym zakażeniem wirusem opryszczki pospolitej w obszarze leczenia;
② Pacjenci z bardzo wrażliwą skórą twarzy;
③ Pacjenci z aktywnymi schorzeniami dermatologicznymi wykazującymi zjawisko Koebnera;
④ Pacjenci z niezagojonymi ranami w obszarze leczenia lub chorobami ogólnoustrojowymi lub miejscowymi chorobami zakaźnymi skóry, które mogą utrudniać gojenie;
⑤ Kobiety w ciąży lub karmiące piersią;
⑥ Pacjenci cierpiący na choroby psychiczne lub osoby z nierealistycznymi oczekiwaniami co do wyników leczenia;
⑦ Pacjenci z ciężkimi chorobami ogólnoustrojowymi;
⑧ Inne przeciwwskazania określone przez lekarza.
4.3 Przeciwwskazania względne:
① Miejscowe obszary z metalowymi implantami w obszarze zabiegu;
② Miejscowe obszary z ciężkim lub torbielowatym trądzikiem;
③ Pacjenci ze znaczną otyłością, znacznymi wahaniami masy ciała lub BMI powyżej 30 kg/m² wymagający leczenia;
④ Pacjenci z silnie zwiotczałą skórą twarzy i nadmiernymi zmarszczkami lub fałdami twarzy;
⑤ Pacjenci z nadmiernym fotostarzeniem;
⑥ Pacjenci z ciężkim zwyrodnieniem tkanki elastycznej lub porażeniem twarzy;
⑦ Pacjenci z keloidami lub skłonnością do powstawania keloidów;
⑧ Pacjenci stale stosujący kortykosteroidy o działaniu ogólnoustrojowym lub otrzymujący terapię immunosupresyjną;
⑨ Pacjenci, którzy przyjmowali leki psychiatryczne, warfarynę lub heparynę w ciągu ostatnich dwóch tygodni;
⑩ Pacjenci z rozrusznikami serca lub wszczepionymi defibrylatorami powinni zachować ostrożność.
5 Ocena i przygotowanie przed leczeniem
5.1 Ocena przed obróbką:
Ocena pierwotna obejmuje ocenę owalu twarzy i szyi, objętości i morfologii tkanki podskórnej, stopnia wiotkości i zwiotczenia skóry, rozległości i przyczyny zlokalizowanych zagłębień (czy to na skutek całkowitej utraty objętości, zwiotczenia tkanki, czy naciągnięcia więzadeł itp.), a także obecności implantów dentystycznych, metalowych urządzeń mocujących w kości lub głęboko osadzonych ciał obcych (w tym materiałów wstrzykniętych) itp.
5.2 Przygotowanie do obróbki wstępnej:
1. Podpisz formularz świadomej zgody
2. Oczyść i oczyść twarz
3. Rób zdjęcia
- Widok z przodu
- Widoki z lewej i prawej strony pod kątem 45°
- Widok z boku 90°
4. Przygotuj zapasy
- Produkty do oczyszczania i dezynfekcji skóry
- Markery, linijki, środki klejące itp.
5. Użyj płyty akrylowej, aby dostosować sprzęt
6. Zaznacz i narysuj linie na wybranych obszarach twarzy
6.1 Oznaczenie obszaru zabiegowego
Oznaczenie obszarów zabiegowych
1. Obszar szyi i okołooczodołowy
- Od kąta żuchwy narysuj linię 1,5 cm poniżej brzegu żuchwy (jako wewnętrzny pierścień zabiegu)
- Pierścień zewnętrzny wyznacza margines bezpieczeństwa obszaru zabiegowego (około 2,5 cm)
- Zaznacz pierścień wewnętrzny (mały obszar) i pierścień zewnętrzny (duży obszar) odpowiednimi granicami obróbki
2. Obszar twarzy
- Zaznacz linię w odległości 1,5 cm wokół spoidła ustnego i przed tragusem
- Od podstawy nosa do linii regionu podnosowego
- Od spoidła ustnego rozciągnij się na odległość 1,5 cm do linii płatka ucha
- Linie na marginesie żuchwy
- Margines obszaru bezpieczeństwa, oznaczony 2,5 cm poza obszarem zabiegu
3. Obszar podbródkowy
- Narysuj linię poniżej brody, rozciągającą się 1,5 cm poniżej krawędzi żuchwy
- Od obszaru podbródkowego do środka żuchwy zaznacz linię podbródkową
- Od chrząstki tarczowatej do dolnej krawędzi brody zaznacz linię podbródkową
- Obszar zabiegu definiowany jest jako obszar pomiędzy pierwszą i drugą linią
4. Obszar szyi
- Zaznacz drugą linię poniżej dolnej krawędzi podbródka
- Granica wewnętrzna: przednia granica mięśnia mostkowo-obojczykowo-sutkowego
- Granica zewnętrzna: tylna granica mięśnia mostkowo-obojczykowo-sutkowego, wyznaczająca boczną linię szyi
6.2 Oznaczenie obszarów zabronionych zabiegów:
① Orbita kostna, obejmująca górną powiekę i okolicę gałki ocznej.
② Przednia linia środkowa szyi, od poniżej chrząstki pierścieniowatej do powyżej wcięcia mostka, w obrębie bocznych krawędzi tchawicy (szczególnie omijając jabłko Adama, struny głosowe i okolice tarczycy).
③ Obszary o gęstym rozmieszczeniu nerwów, takie jak otwór podoczodołowy, otwór bródkowy, otwór lub wcięcie nadoczodołowe, nerw uszny większy poniżej ucha i obszar nerwu trójdzielnego przed uchem.
④ Szerokość palca (1,5 cm) na zewnątrz od przodu ucha i szerokość palca do wewnątrz od kącika ust.
⑤ Przygnębione obszary twarzy, takie jak zagłębienie policzka i obszary depresji skroniowej.
⑥ Dolna krawędź kości żuchwy.
6.3 Parametry referencyjne leczenia:
Standardy postępowania leczniczego
Użycie rękojeści leczniczej
- Tryb głowicy nożowej o tej samej głębokości jest skuteczniejszy niż tryb głowicy armatniej.
- Głowica zabiegowa 4,5 mm
- Nadaje się do: Głębokiego leczenia okolicy policzków z grubszą tkanką i poniżej krawędzi żuchwy.
- Nie nadaje się do: Wokół oczu, czoła, poniżej górnej krawędzi tarczycy, skroni i obszarów z wyraźnymi zagłębieniami łuku jarzmowego.
- Głowica zabiegowa o średnicy 1,5 mm
- Nadaje się do: Obszarów czoła, twarzy i szyi z wyjątkiem stref zabronionych.
- Głowica zabiegowa 2,0 mm
- Głowica zabiegowa 3,0 mm
- Wybór zależy od otłuszczenia lub szczupłości twarzy pacjenta i lokalnej grubości tkanki.
- Głowica zabiegowa 4,5 mm
Proces leczenia
- Górna jedna trzecia twarzy
- Czoło, okolica nadoczodołowa, kąt boczny, okolica podoczodołowa.
- Głowica zabiegowa: 2,0 mm lub dodaj 1,5 mm.
- Poziom energii: Poziom średni lub nieco niższy.
- Głowica zabiegowa 1,5 mm powinna być 1–2 poziomy niżej niż głowica 2,0 mm.
- Linie zabiegowe: 30–50 linii na stronę na każdą głowicę zabiegową.
- Strzały: Głowica armaty wystrzeliwuje 150–200 linii na stronę.
- Czoło, okolica nadoczodołowa, kąt boczny, okolica podoczodołowa.
- Środkowa i dolna część twarzy, okolice policzków
- Głowica zabiegowa: Można stosować głowice o średnicy 1,5–4,5 mm (z wyjątkiem obszarów zabronionych i szczególnie szczupłych pacjentów).
- Ustawienie energii:
- Głowice 4,5 mm i 3,0 mm: energia w górnej granicy lub 1–2 poziomy poniżej górnej granicy.
- Głowice 2,0 mm i 1,5 mm: 1–3 poziomy poniżej średniego poziomu energii.
- Linie zabiegowe (na połowę twarzy):
- Głowica 4,5 mm: 100–200 linii.
- Głowica 3,0 mm: 100–200 linii.
- Głowica 2,0 mm: 50–100 linii.
- Głowica 1,5 mm: 50–100 linii.
- Strzały: 200–400 linii na głowicę armaty na stronę.
- Obszar szyi
- Głowica zabiegowa: głowice 1,5–2,0 mm.
- Ustawienie energii:
- Parametry głowicy 2,0 mm: w zakresie dolno-środkowym 20–50 linii na stronę.
- Parametry głowicy 1,5mm: jeszcze niższa energia, 20–50 linii na stronę.
- Strzały: 700–800 linii na stronę.
7. Kluczowe techniki operacyjne ultrasonografii mikroskoncentrowanej i protokoły naukowego zarządzania okołooperacyjnego
7.1 Zasady ogólne i kluczowe punkty:
Zasady leczenia
Zabronione leczenie
- Struny głosowe i okolice tarczycy.
Unikaj zabiegów wysokoenergetycznych z użyciem głowic zabiegowych o średnicy 3,0 mm lub głębszej w obszarach o skoncentrowanych gałęziach nerwowych
- Otwór podoczodołowy, otwór jarzmowy, wcięcie nadoczodołowe, obszar nerwu trójdzielnego przed uchem i obszar nerwu usznego wielkiego.
Obszarów z wyraźnymi lokalnymi wgłębieniami nie należy leczyć głowicami zabiegowymi o średnicy 3,0 mm lub głębszej.
Leczenie kombinowane z głowicami nabojowymi i kulowymi
- W przypadku obszarów z grubym lub nieporęcznym tłuszczem podskórnym:
- Najpierw użyj głowicy zabiegowej 4,5 mm, a następnie głowicy 3,0 mm do redukcji tkanki tłuszczowej i napinania.
- Następnie do dalszego leczenia użyj głowic zabiegowych 2,0 mm i 1,5 mm.
- W przypadku obszarów o wiotkiej i zwiotczałej tkance, ale niezbyt obszernych:
- Używaj głowic 3,0 mm, 2,0 mm i 1,5 mm, koncentrując się na redukcji tkanki tłuszczowej.
- W przypadku obszarów o cienkiej skórze:
- Używaj głowic zabiegowych 2,0 mm i 1,5 mm.
- Unikaj stosowania głowic zabiegowych o średnicy 3,0 mm lub większej.
- W przypadku obszarów o znacznej objętości i zwiotczeniu:
- Zwiększ energię lub liczbę strzałów zabiegowych dla głowic 4,5 mm i 3,0 mm.
Łączone stosowanie z lekami
- Przed zastosowaniem środka sprzęgającego należy wprowadzić lek, który ma zostać podany.
- Po zakończeniu konwencjonalnego leczenia użyj główki pocisku o niskiej energii i leku w celu lepszego dostarczania.
Sekwencja leczenia
- Od warstw głębokich do powierzchniowych, od dołu do góry i od zewnątrz do wewnątrz.
Trzymaj sondę w bliskim kontakcie ze skórą i pracuj w sposób uporządkowany, liniowy.
Nie odrywaj sondy od skóry przed zakończeniem linii zabiegowej.
W obszarach o znacznej wiotkości skóry przed zabiegiem należy unieść i zmienić położenie skóry.
Obszary poddane wstępnemu zabiegowi można odpowiednio cofnąć, aby wzmocnić efekt.
Kluczowe punkty operacyjne
- Leczenie głowicy kasetowej: Podczas emisji energii głowica zabiegowa powinna być nieruchoma i nieruchoma (zasada „stała i stabilna”).
- Leczenie głowy kulą: Postępuj zgodnie z zasadą „poruszaj się, a nie nieruchomo”, zaczynając powoli, a następnie przyspieszając.
W przypadku głowicy zabiegowej 4,5 mm należy wywierać delikatny nacisk, tak aby powierzchnia zabiegowa zrównała się ze skórą. Unikaj nadmiernego nacisku.
- Szczególnie w przypadku szczupłych klientów należy zachować ostrożność w obszarach o cienkiej tkance podskórnej, takich jak okolice szczęki, otwór podoczodołowy i okolice wyrostków zębodołowych.
Poziom energii dla głowic zabiegowych 1,5 mm i 2,0 mm nie powinien być zbyt wysoki, a uchwyt zabiegowy musi być mocno dociśnięty, aby zapewnić pełny kontakt głowicy zabiegowej ze skórą.
7.2 Plan postępowania w okresie okołoleczniczym
7.2.1 Obszary leczenia:
Unikaj bezpośredniego leczenia nad brzegami kości. Jeśli podczas leczenia głębokowarstwowego pacjent odczuje drętwienie lub nadmierny ból, należy natychmiast przerwać leczenie w tym obszarze i uważnie monitorować, aby uniknąć uszkodzenia nerwów lub oparzeń skóry.
7.2.2 Zarządzanie komunikacją i komfortem:
① Utrzymuj interaktywną komunikację z pacjentem, pytając o wszelkie odczucia bólu lub dyskomfortu;
② Poinformuj pacjenta z wyprzedzeniem o możliwości wystąpienia bolesności, obrzęku lub mrowienia;
③ Dostosuj poziom energii w oparciu o opinie pacjenta, aby zmniejszyć ból i dyskomfort;
④ W przypadku pacjentów, którzy nie tolerują bólu, należy rozważyć podanie doustnego leku przeciwbólowego na 30 minut przed zabiegiem.
7.2.3 Standardy oceny wyników leczenia:
Rób standardowe zdjęcia przed i po zabiegu w ramach rutynowej praktyki. W razie potrzeby do oceny użyj skali zmarszczek Fitzpatricka lub analizy obrazowej VISIA.
Czas interwałowy
Głowice zabiegowe 3,0 mm i 4,5 mm
- Napinające i przeciwstarzeniowe: Leczenie raz w roku
- Niska energia, mniej zdjęć zabiegowych: Leczenie raz na 4 do 6 miesięcy
Głowice zabiegowe 1,5 mm i 2,0 mm
- Co 2 do 3 miesięcy: Raz
- Jakość skóry, poprawa porów i leczenie podtrzymujące: Raz na 4 do 5 tygodni
7.2 Plan postępowania w okresie okołoleczniczym
7.2.1 Obszar leczenia:
Unikaj bezpośredniego leczenia wzdłuż grzbietów kostnych. Jeśli pacjent odczuwa drętwienie lub nadmierny ból podczas operacji głębokowarstwowych, należy natychmiast przerwać leczenie w tym obszarze i uważnie monitorować, aby zapobiec uszkodzeniu nerwów i oparzeniom skóry.
7.2.2 Zarządzanie komunikacją i komfortem:
① Utrzymuj aktywną komunikację z pacjentem, pytając o odczucia bolesności lub dyskomfortu;
② Poinformuj pacjenta z wyprzedzeniem o możliwym odczuciu bolesności, obrzęku lub mrowienia;
③ Dostosuj ustawienia energii w oparciu o uwagi pacjenta, aby zmniejszyć ból i dyskomfort;
④ W przypadku pacjentów o niskiej tolerancji bólu należy rozważyć doustne podanie leku przeciwbólowego na 30 minut przed zabiegiem.
7.2.3 Kryteria oceny skuteczności leczenia:
Wykonaj standaryzowaną fotografię przed i po leczeniu. Jeśli to konieczne, dokonaj oceny za pomocą skali zmarszczek Fitzpatricka lub analizy obrazowej VISIA.
7.3 Czas przerwy w leczeniu
Odstęp pomiędzy zabiegami powinien wynosić co najmniej 3 do 6 miesięcy, w zależności od stanu pacjenta i stopnia wygojenia się skóry.
7.4 Codzienna pielęgnacja po zabiegu:
Stosuj medyczne zimne okłady, aby nawilżyć i naprawić skórę. Stosuj ścisłą fizyczną ochronę przeciwsłoneczną. Unikaj środowisk o wysokiej temperaturze w ciągu 48 godzin. Powstrzymaj się od stosowania produktów zawierających kwas retinowy lub kwasy owocowe.
8.1 Ogólne komplikacje:
Ogólne powikłania leczenia ultradźwiękami mikroskoncentrowanymi obejmują przejściowy rumień (zaczerwienienie), lekki obrzęk, łagodną do umiarkowanej tkliwość lub bolesność oraz przejściowe miejscowe drętwienie. Objawy te zwykle ustępują samoistnie w ciągu kilku godzin do kilku dni po leczeniu.
Ogólne komplikacje
- Zaczerwienienie i obrzęk skóry
- Objawy: Łagodny i przejściowy
- Czas regeneracji: Zwykle ustępuje w ciągu 2 do 7 dni
- Leczenie: Zewnętrzna aplikacja maski naprawczej raz dziennie
- Siniaki i zmiany pigmentacji skóry
- Objawy: Przejściowe
- Leczenie: Zabiegi przeciwpigmentacyjne
- Ból mięśnia żwacza lub szczęki
- Objawy: Ogólnie przemijające
- Czas trwania: Zwykle 2 do 3 dni; w ciężkich przypadkach do 7–10 dni
- Leczenie: Ogólnie rzecz biorąc, nie jest wymagane żadne specjalne leczenie
- Ból neuropatyczny, drętwienie szczęki itp.
Poważne komplikacje
- Miejscowe oparzenia
- Środki zapobiegawcze: Przed zabiegiem przygotuj okłady z lodu i uważnie monitoruj podczas zabiegu. Jeżeli na skórze pojawią się grudki, pęcherzyki lub linijne uniesienia, należy natychmiast przerwać leczenie i zastosować miejscowe zimne okłady.
- Środki lecznicze: Stosuj maści kortykosteroidowe lub preparaty na oparzenia.
- Uszkodzenie nerwu
- Środki zapobiegawcze: Kontroluj poziom energii i utrzymuj standardowe działanie, aby uniknąć uszkodzenia nerwów.
- Środki lecznicze: Stosuj witaminę B12, kortykosteroidy i środki neurotroficzne.
- Uraz oka
- Środki zapobiegawcze: Połóż nacisk na ustandaryzowane działanie i skoncentruj się na zapobieganiu, aby uniknąć obrażeń oczu.
Działania te mają na celu zmniejszenie ryzyka wystąpienia poważnych skutków ubocznych w trakcie leczenia oraz zapewnienie bezpieczeństwa i skuteczności zabiegu.
Konsensus ma wyłącznie charakter informacyjny. W rzeczywistych zastosowaniach klinicznych, szczególnie w odniesieniu do ustawień energii i parametrów, należy dokonać spersonalizowanych korekt w oparciu o specyficzny stan pacjenta i markę używanego sprzętu.